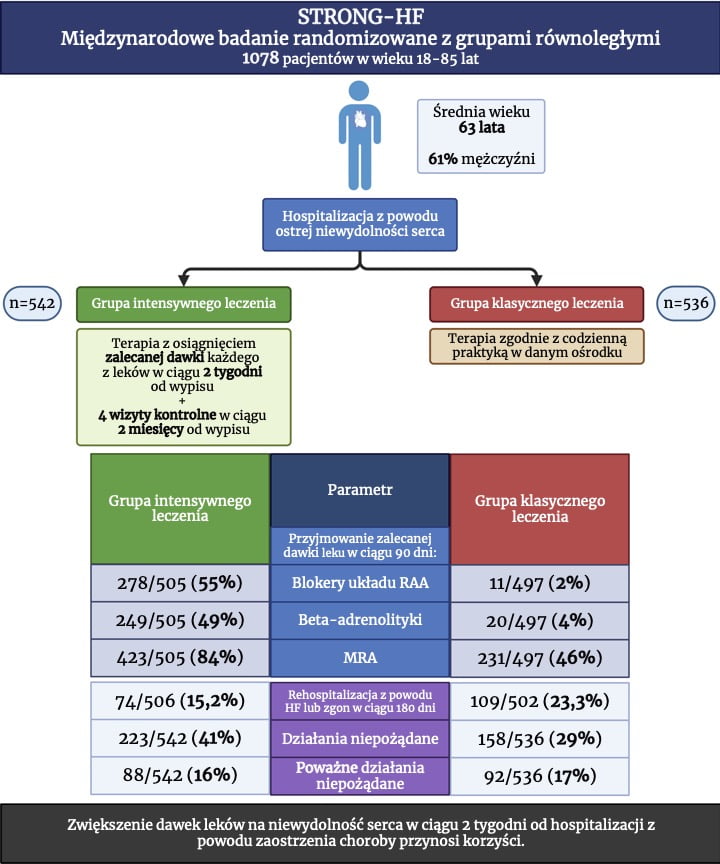
Zwiększenie dawek leków na niewydolność serca w ciągu 2 tygodni od hospitalizacji z powodu zaostrzenia choroby przynosi korzyści. Do badania STRONG-HF włączano pacjentów w wieku 18-85 lat po hospitalizacji z powodu ostrej niewydolności serca w 14 krajach. Pacjentów randomizowano do grupy klasycznego leczenia zgodnie z codzienną praktyką w danym ośrodku lub do grupy szybkiego zwiększania dawek leków na niewydolność serca (osiągnięcie zalecanej dawki każdego z leków w ciągu 2 tygodni od wypisu plus cztery wizyty kontrolne w ciągu 2 miesięcy od wypisu pod kontrolą stanu klinicznego, parametrów laboratoryjnych, w tym stężenia NT-proBNP). Oceniano rehospitalizacje z powodu niewydolności serca i zgony w ciągu 180 dni. Zrandomizowano 542 osoby do grupy szybkiej optymalizacji farmakoterapii i 536 do grupy klasycznej opieki. Badana populacja składała się w 39% z kobiet, a średni wiek wyniósł 63 lata. Badanie zostało przedwcześnie zakończone z powodu większej niż oczekiwano różnicy w wynikach między grupami. Po 90 dniach zalecane dawki leków otrzymywały: blokery RAA 55% w grupie intensywnego leczenia i 2% w grupie klasycznego leczenia, beta-adrenolityki: 49% i 4%, MRA: 84% i 46%. Po 90 dniach obserwowano większy spadek ciśnienia tętniczego, tętna, klasy NYHA, masy ciała i NT-proBNP w grupie intensywnego leczenia niż klasycznego. Ponowne przyjęcie z powodu niewydolności serca lub zgon w ciągu 180 dni wystąpiły u 15,2% z grupy intensywnego leczenia i 23,3% z grupy klasycznego leczenia (RR 0,66; 95% CI 0,50-0,86). Więcej działań niepożądanych w ciągu 90 dni wystąpiło w grupie intensywnego leczenia (41% vs. 29%), ale odsetek poważnych działań niepożądanych był już zbliżony (16% vs. 17%).
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(22)02076-1/fulltext